El Servicio de Cirugía General y Digestiva del Hospital Universitario Son Espases, liderado por el Dr. Xavier González Argenté, realizó hace ya más de cuatro meses el primer trasplante hepático en las Illes Balears, un servicio asistencial que se ha consolidado en la cartera de servicios del Ibsalut y que no solo salva vidas o mejora la salud de muchos enfermos, sino que evita graves problemas sociales.
Hasta la llegada de este trasplante a Baleares, cuando un enfermo que estaba en lista de espera llegaba a cierto momento del proceso debía trasladarse a Barcelona a esperar la llamada que le indicaba que el trasplante estaba listo. No atender esa llamada podía suponer perderla vez.Yeso, unido a que una vez intervenido, el proceso de recuperación tenía que hacerse en gran parte lejos de casa.
La implantación de este trasplante en Baleares evita al paciente largos desplazamientos a ciudades como Barcelona
Ahora, el sistema sanitario público baleartiene consolidado un equipo en el que una veintena de profesionales de Son Espases —entre cirujanos, anestesiólogos y enfermeras— están listos para participar en el acto quirúrgico, habiendo contado en las primeras etapas con la colaboración de profesionales del Hospital Clínic de Barcelona, en cuyos protocolos de excelencia reconocida se ha basado el equipo de Son Espases para trasladar el trasplante hepático a Baleares.
Son Espases recibió la autorización para los trasplantes hepáticos en junio de 2021 y realizó el primero en octubre
El Hospital Universitario Son Espases recibió en junio de 2021 la autorización definitiva para realizartrasplantes hepáticos. El 13 de septiembre del año pasado la Organización Nacional de Trasplantes informó a todos los hospitales del país que detectores de órganos de que incluyera en su lista de centros sanitarios al de la carretera de Valldemossa.
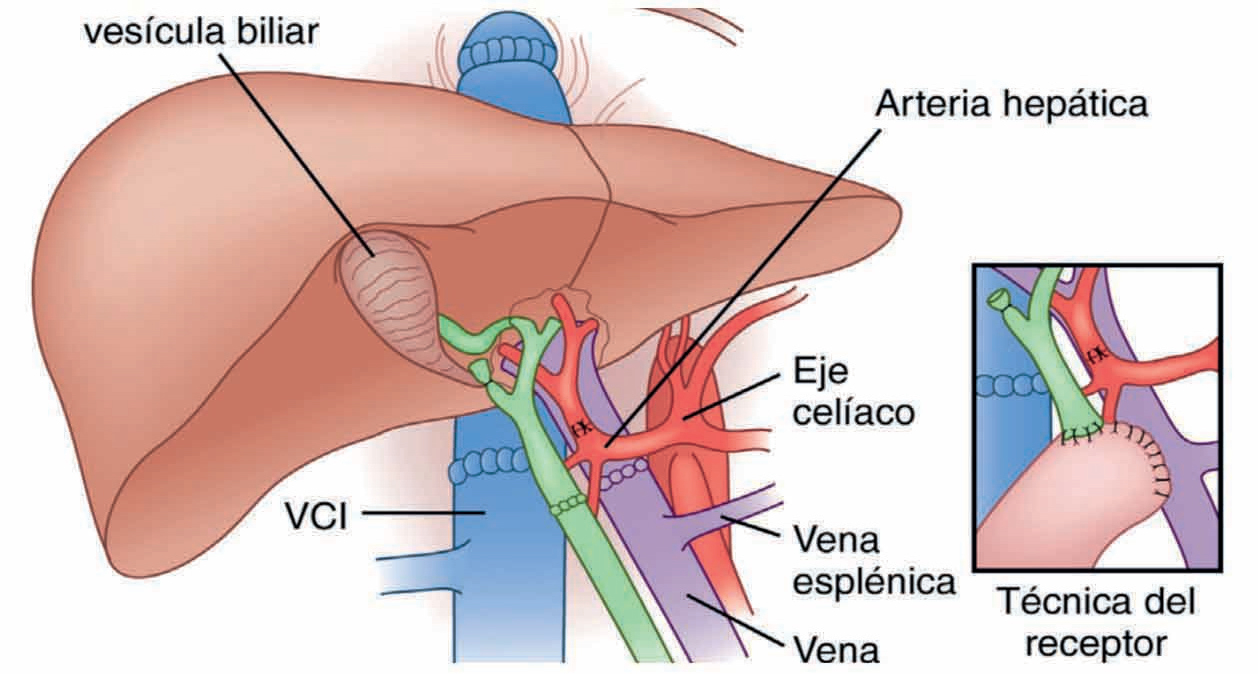
Durante la operación, los profesionales extraen el hígado enfermodelpaciente e implantan el del donante. La realización de este procedimiento — que no solo conlleva la complejidadtécnicade la intervención quirúrgica, si no todo el despliegue logístico, quepuede tener que prever la llegada por avión del órgano— es posible gracias al impulsode los profesionales del HospitalUniversitario SonEspases (cirujanos,digestólogos, intensivistas, anestesiólogos, inmunólogos, anatomopatólogos y enfermeras).
Con la implantación deltrasplante hepático se logra el objetivo de mejorarla atención de los pacientes con hepatopatías crónicas terminales y agudas fulminantes y, a su vez, evita el desplazamiento de pacientes y sus familias a otros centros hospitalarios de la Península, poniendo punto y final a una situación de iniquidad.
Más de un año dedicaron los profesionales de Son Espases a implantar el programa para realizar trasplantes de hígado
Durante más de un año, el Hospital y sus profesionales han invertido tiempo y recursos para implantar el programa de trasplante hepático en Baleares. Se han creado protocolos multidisciplinarios, comités organizativos y clínicos específicos, consultas específicas, unidad asistencial; se han integrado circuitos y servicios, y se ha realizado mucha inversión en formación.
El primer beneficiario del trasplante hepático sin salir de Baleares fue un vecino de Palma de 53 años. La intervención quirúrgica se realizó el 29 de octubre y, desde mediados de diciembre, el paciente está ya en su casa totalmente recuperado. La intervención duró 9 horas, entre las 8 de la mañana y las 5 de la tarde. Durante su estancia hospitalaria, una cincuentena de profesionales del Área Quirúrgica, de Reanimación, de UCI y de planta de hospitalización han estado pendientes de la atención, de los cuidados y de su evolución y recuperación.
Los coordinadores del Programa de Trasplante Hepático son los doctores Llucia Bonet y José Miguel Morón, del servicio liderado por el Dr González Argenté, que además la responsabilidad como cirujano en las intervenciones. Tienen también un papel protagonista profesionales como el coordinador hospitalario de trasplantes, Julio Velasco, el jefe del Servicio de Anestesiología, Fernando Barturen, y el enfermero del Área Quirúrgica, Andreu Rotger.
¿Pero, qué es un trasplante de hígado? La mera intervención quirúrgica —compleja ya de por sí, porlo que supone extraer el órgano más grande del cuerpo humano y reimplantar otro de un donante— puede ocultar toda la infraestructura y logística que hay detrás. Una infraestructura que consiste, nada menos, que una red de hospitales extractores de órganos de toda España que informande ladisponibilidadde un hígado y de sus características fisiológicas en cuanto lo tienen.
Hay que recordar que el órgano ha de ser apropiado para un paciente idóneo (no para cualquier paciente), porlo que son vitales los mecanismos y criterios de selección del destinatario y de la puesta en marcha de la conservación y transporte y de la movilización de los 50 profesionales especializados que entran en algún momento a formar parte del proceso.
50 profesionales de diferentes ramas de la asistencia sanitaria participan en el proceso del trasplante hepático
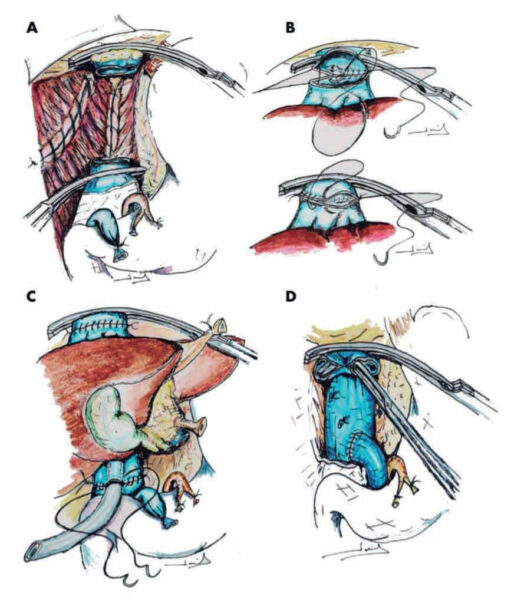
Los protocolos que se aplican en Baleares son los mismos que los del Hospital Clínic de Barcelona. Los tipos de trasplante hepático sondos: eltrasplante ortotópico de hígado entero es el más más frecuente.
“Consiste en la extirpación del hígado enfermo del paciente y la implantación del hígado entero de un donante fallecido en el mismo lugar anatómico.” El trasplante ortotópico de hígado parcial consiste en la extirpación del hígado enfermo y la colocación en su lugar de un fragmento del hígado del donante (lóbulo derecho o lóbulo izquierdo). Este procedimiento específico se usa la técnica de split o bien, es un trasplante con donante vivo (al que no se le priva de todo su hígado, para que pueda seguir viviendo) Al cabo de aproximadamente dos meses, elfragmento de hígado trasplantado se regenera y recupera su tamaño entero y sus funciones completas.
En el caso del trasplante de donante vivo, la principal ventaja es que el receptor no tiene que esperar a que aparezca un donante cadáver compatible.
Sin embargo, los donantes vivos deben valorarla aparición de complicaciones e incluso riesgo de muerte, aunque actualmente es inferior al 0.3%.
El donante de hígado es un fallecido idóneo, pero una persona viva también puede donar parte de su hígado
Respecto a las enfermedades hepáticas que generan la necesidad de un trasplante de hígado, los especialistas del Hospital Universitario Son Espases, explican que “en general, las enfermedades que más habitualmente requieren un trasplante son las colestásicas crónicas (cirrosis biliar primaria; colangitis esclerosante primaria, atresia de vías biliares, una enfermedad propia de niños, cirrosis de origen no biliar por virus de la hepatitis B y C, alcohólica, autoinmune, esteatohepatitis no alcohólica (NASH), criptogénica; tumores hepáticos (carcinoma hepatocelular); insuficiencia hepática aguda (hepatitis vírica grave, hepatitis tóxico-medicamentosa grave, insuficiencia hepática aguda de causa indeterminada); enfermedades metabólicas (hemocromatosis; enfermedad de Wilson; tirosinemia, glucogénesis) y otras enfermedades (síndrome de Budd-Chiari; enfermedad de Caroli)”.
Respecto a quién puede ser donantede hígado, existen tres tipos de donantes: El donante fallecido que, según la Ley Española sobre Extracción de ÓrganosyTrasplantede 1979 afecta a todos,yaque “todos los españoles son donantes potenciales a no ser que en vida hayan expresado su opinión contraria al respecto”.
Así pues, en principio, cualquier persona puede serlo. Sin embargo, se requiere que el fallecimiento suceda en el hospital, que no ocurra por causas que contraindiquen la donación como infecciones graves o cáncer avanzado con riesgo de transmisión al receptor y que enfermedades previas como obesidad, alcoholismo, diabetes o hipertensión no hayan afectado los órganos a trasplantar.Además, los responsables hospitalarios suelen preguntar a los familiares si autorizan que su allegado fallecido se convierta en donante de órganos y, si se niegan, no se realiza la extracción.
En segundo lugar, eldonante vivo, que puede ser un familiar o personas con alguna relación con el paciente que decide de forma altruista hacer la donación de una parte de su hígado, en general, del lóbulo hepático derecho. El candidato debe superar una serie de exámenes que le permitan ser donante: análisis de sangre; resonancia magnética para valorar el volumen del hígado, visualizar los conductos biliares y los vasos sanguíneos; pruebas para detectar el estado del corazón y los pulmones, e incluso, en ocasiones, una biopsia de hígado, sifuera precisa.Asimismo, el responsable sanitario del proceso debe estar seguro de que la donación sea voluntaria y de que el donante no sufra presiones. Los donantes vivos sólo pueden serlo una vez.
Los pacientes que se designan candidatos a un trasplante de hígado se incluyen en una lista de espera de la ONT
El tercer tipo es el donante en dominó, siempre de acuerdo a las mismas fuentes. En algunas ocasiones el paciente que se trasplanta tiene solamente un trastorno genético (o de nacimiento) en el hígado que no le provoca ningún problema hepático pero, conforme van transcurriendo los años (generalmente más de 30 años), le acaba provocando problemas fuera del hígado (por ejemplo, en los nervios o en los riñones), porlo que necesitaun trasplante de hígado antes de que estos problemas alcancen un nivel crítico para su vida.Además, el hígado de estos pacientes puede, a su vez, sertrasplantado a otros enfermos de edad avanzada ya que, una vez trasplantado, tarda muchos años en ocasionar los problemas derivados del trastorno genético.
Los pacientes que se designan candidatos a un trasplante de hígado se incluyen en una lista de espera que depende de la Organización Nacional de Trasplantes (ONT). Esta lista se gestiona siguiendo el sistema MELD, que ordena a los pacientes por su mayor gravedad. El MELD, es un número que se obtiene después de introducir en una fórmula matemática los valores de la creatinina, bilirrubina y coagulación (INR) de las analíticas que se realizan mientras se está en la lista de espera. Su valor oscila entre6 (menor gravedad) y 40 (mayor gravedad).
“Cuando se disponga de un hígado—explican los profesionales— , el hepatólogo de guardia llamará al paciente para dar las instrucciones necesarias. Esta llamada puede realizarse durante las 24 horas del día, todos los días del año, y no se puede programar con antelación. Una vez en el hospital, se somete al paciente a una exploración física y a las pruebas diagnósticas que el médico crea oportunas (analíticas, ecografía…) para asegurar que no existe ningún problema médico que pueda interferir en la operación y/o en su recuperación.”
La duración del trasplante hepático es muy variable, oscila entre las siete y diez horas de intervención
“La duración del trasplante hepático es muy variable, oscila entre las siete y diez horas. Al terminar la cirugía, y no durante la intervención, los cirujanos informan a los familiares de la operación. Desafortunadamente, la intervención puede posponerse en caso de que el cirujano, en el momento de la extracción del hígado del donante, compruebe que no es válido para trasplantar. En este caso, se da de alta al paciente y seguirá en lista de espera hasta la donación de un nuevo órgano.” Unavez realizadoeltrasplantehepáticose traslada alpaciente a la Unidad de Cuidados Intensivos (UCI). Después de la intervención quirúrgica, el paciente está sedado y respira a través de un tubo. También es portador de diversos catéteres para la administración de medicación y drenajes junto a la herida quirúrgica. En 24-48 horas, siempre que su estado lo permita, se retira eltubode respirar. La alimentación oral se empieza a las 48-72horas, siempre que su estado lo permita.
Se estima que la estancia en UCI es de unos 2 a 7 días salvo complicaciones. Posteriormente, se traslada al paciente a la Unidad de Hospitalización, donde aún puede llevar algún drenaje, sonda o catéter que serán retirados en el momento oportuno. Durante el ingreso, se realizan analíticas frecuentes para comprobar el estado del hígado y valorarlos niveles de medicación y así poder ajustar la dosis correcta. Se estima que la estancia en esta unidad es de entre 10 – 20 días, dependiendo de la aparición de complicaciones y ajustes de la medicación.
El paciente suele ser dado de alta tras de 2 a 7 días en la UCI y de 10 a 20 días hospitalizado, si no hay complicaciones.
Un fragmento de la intervención
Tertúlia amb Margalida Gili, Antoni Bennasar, Pere Riutord i, com a convidat especial, Xavier González Argente