
Ya no se trata de esa extraña epidemia que se contagia en países africanos selváticos y subdesarrollados y que pese a que el brote que se inició el pasado mes de marzo ha causado ya 4.500 muertes, quedaba bastante ‘lejano’ de la tranquila sociedad primer mundista. No, el ébola ya está aquí, entre nosotros.
Sin embargo, por aventurado que pueda parecer decirlo, lo cierto es que no hay que preocuparse.
O no demasiado. En nuestro medio el ébola se contagia poco. Menos, según los expertos, que el sarampión o el sida. Hay que entrar en contacto con los fluidos del enfermo, semen, sudor, saliva… Y eso no es tan frecuente ni tan probable como otros contagios, como por ejemplo el de la gripe, cuyos virus pueden llegar por el aire tras un estornudo o una tos de un enfermo cercano. La vacuna, además, está ya muy cerca de ponerse al alcance de los ciudadanos. El riesgo mayor los corren los profesionales sanitarios.
¿Por qué entonces el ébola se extiende en el África subsahariana? Pues porque allí se acostumbra (con cierto fanatismo cuando se les sugiere que no lo hagan) a lavar, besar y abrazar el cadáver del ser querido fallecido, es decir, es frecuente entrar en contacto con los fluidos del muerto, aún con poder infectivo.
Más peligro para sanitarios
¿Por qué se contagió Teresa Romero pese a las medidas de seguridad y aislamiento con las que se atendió al paciente? Pues según sus propias palabras porque al quitarse el traje, con el guante aún en la mano, se tocó la cara. Un fallo humano comprensible en los primeros casos de atención a estos pacientes.
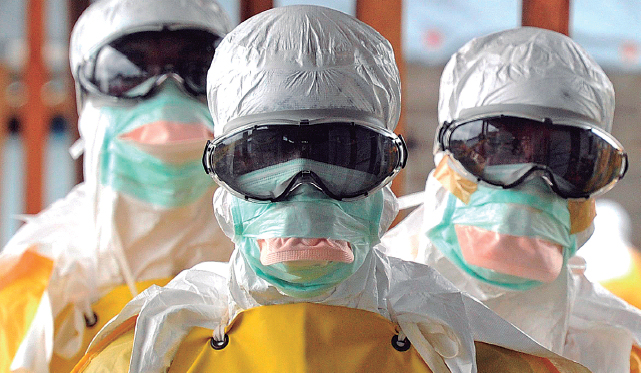
Es por ello que los profesionales sanitarios son los que verdaderamente tienen más riesgo. Sin embargo, se espera que los cursos de formación –que los profesionales reclaman intensos y completos –los equipos de protección y la experiencia adquirida con el tiempo, vayan reduciendo los riesgos.
Tranquilizados pues, aunque solo en su justa medida, vayamos a ver qué es el ébola y porque tiene unos efectos tan temibles. El Ébola es un virus del género Ebolavirus miembro de la familia Filoviridae (filovirus), junto con el género Marburg virus y el Cueva virus, según los expertos del Ministerio de Sanidad.
En este brote en Guinea, los resultados del estudio de secuenciación han mostrado una homología del 98% con el virus Ébola Zaire notificado en 2009 en el Congo. Esta especie de virus Ébola se ha asociado con brotes con una elevada tasa de letalidad. Ha evolucionado del 90% al 50%.
Los virus del género Ebolavirus pueden sobrevivir en fluidos o en materiales desecados durante varios días. Se inactivan con radiación ultravioleta y gamma, calentamiento durante 60 minutos a 60ºC o hirviendo durante 5 minutos. Son susceptibles al hipoclorito sódico y a desinfectantes.
Lo que hace el ébola
La Enfermedad por Virus Ebola (EVE) es una enfermedad hemorrágica febril que comienza de forma brusca con fiebre, dolor muscular, debilidad, dolor de cabeza y odinofagia.
Evoluciona con vómitos, diarrea, fallo renal y hepático, exantema máculo papular al 4º o 5º día y síntomas hemorrágicos que pueden ser en forma de hemorragias masivas internas y externas. En el estadio final, los pacientes desarrollan un fallo multiorgánico que progresa hacia la muerte o la recuperación a partir de la segunda semana de evolución.
La tasa de letalidad es del 50- 90%. No existe ninguna opción profiláctica (vacuna) o terapéutica disponible.
Tal como explicaba el eminente virólogo, doctor Jordi Reina, en declaraciones a Salut i Força, este virus ataca a los vasos sanguíneos, disolviéndolos, provocando hemorragias internas. Su ‘inteligencia evolutiva’ ha hecho que redujera su mortalidad al 50% lo cual permite, al haber más portadores vivos, que se extienda.
Siguiendo con los datos del Ministerio de Sanidad, se sabe que su periodo de incubación es de 2 a 21 días.
Cómo se contagia
La transmisión se produce mediante: Contacto directo con sangre, secreciones u otros fluidos corporales, tejidos u órganos de personas vivas o muertas infectadas, que es con lo que hay que ir con cuidado.
También, con el contacto directo con objetos que se han contaminado con fluidos corporales de los pacientes. Transmisión por contacto sexual: puede darse hasta 7 semanas después de la recuperación clínica.
Además, la transmisión a los humanos también puede ocurrir por el contacto con animales vivos o muertos.
Ése es el origen del brote en África. Un niño encontró un murciélago portador muerto en la selva y se lo llevó a su casa, donde lo cocinaron. Los animales susceptibles de estar infectados en el medio de origen son monos, chimpancés, antílopes y murciélagos.
En España se sospechó del perro de Teresa, Excalibur.
El inicio de la transmisibilidad está relacionado con la viremia y con la aparición de los primeros síntomas. Los pacientes asintomáticos no transmiten la infección (de modo que no hay que temer a cualquier persona procedente de África). La transmisibilidad se incrementa a medida que evoluciona la enfermedad.
Según los expertos de la OMS la enfermedad se suele manifestar con la aparición súbita de fiebre, debilidad intensa, dolores musculares, de cabeza y de garganta, síntomas que van seguidos de vómitos, diarrea, erupciones cutáneas, disfunción renal y hepática y, en algunos casos, hemorragias internas y externas.
Los resultados de laboratorio muestran disminución del número de leucocitos y plaquetas, así como aumento de las enzimas hepáticas. A excepción del caso de la auxiliar, las alarmas en España han sido hasta ahora casos de malaria, que también se contagia en esas zonas y cuyos primeros síntomas son similares.
Casos de más riesgo Alguien que haya estado en una zona con casos confirmados de enfermedad por el virus del Ebola o en contacto con una persona presuntamente infectada o cuya infección se haya confirmado debe buscar de inmediato atención médica si siente síntomas como los que se han descrito como iniciales.
Todos los casos de personas presuntamente enfermas deben notificarse sin demora al centro de salud más cercano.
La atención médica temprana es esencial para mejorar la tasa de supervivencia a la enfermedad.
Es también importante contener la propagación de la enfermedad, iniciando el control de la infección.
Los casos graves requieren cuidados intensivos. Los pacientes suelen deshidratarse y necesitan sueros intravenosos o rehidratación por vía oral con soluciones que contengan electrólitos. En la actualidad no se dispone de ningún tratamiento específico que cure la enfermedad, señalan desde la OMS.
Algunos pacientes se recuperarán con la atención médica adecuada. Es ese 50% de no mortalidad establecida hasta el momento. En otros se ha experimentado con medicamentos aún no oficiales, con cierto éxito, como el caso de la auxiliar española que, al cierre de esta edición presentaba una tímida mejoría.
Medidas de control
Para contribuir a contener la propagación del virus, los casos presuntos o confirmados deben aislarse de los otros pacientes y ser tratados por personal de salud que aplique estrictas precauciones para controlar la infección, señalan los expertos de la OMS en sus documentos de trabajo y prevención.
Los profesionales sanitarios que atiendan a casos confirmados o sospechosos de EVE corren mayor riesgo de infectarse que otros grupos, se reconoce desde la OMS.
Durante un brote hay varias medidas importantes que reducen o detienen la propagación del virus y protegen a los profesionales sanitarios en el entorno asistencial.
Esas medidas, denominadas “precauciones generales y precauciones adicionales”, son recomendaciones basadas en datos que se sabe que evitan la propagación de las infecciones. Se recomienda aislar los casos confirmados o sospechosos en habitaciones individuales.
Los expertos señalan, respecto al contacto con seres allegados una vez controlados, que lo ideal es interrumpir el acceso de las visitas a los pacientes con EVE. Si ello no resulta posible, solo se debe permitir el acceso a las personas que sean necesarias para el bienestar y la atención del paciente, como los padres de los niños.
Además de las precauciones generales, los profesionales sanitarios deben aplicar de forma estricta las medidas recomendadas de control de la infección para evitar la exposición a sangre, líquidos y entornos u objetos contaminados, como la ropa de cama sucia o las agujas utilizadas.
Todas las visitas y profesionales sanitarios deberían utilizar de forma rigurosa el EPP (equipo de protección personal), que debe consistir, como mínimo, en guantes, bata impermeable, botas o zapatos cerrados con cubrezapatos, mascarilla y protección ocular contra salpicaduras (gafas o máscaras faciales), todo ello en modelos homologados.
La higiene de las manos
La higiene de las manos es esencial, y tiene que hacerse: antes de ponerse los guantes y otras prendas de protección personal al entrar en la habitación o zona de aislamiento; antes de practicarle al paciente cualquier procedimiento limpio o aséptico; tras cualquier riesgo de exposición o exposición real a la sangre u otros líquidos corporales del paciente; después de tocar superficies u objetos del entorno del paciente que estén (o que simplemente puedan estar) contaminados; después de quitarse el EPP, al abandonar la zona de aislamiento.
Cabe destacar que si no se procede a la higiene de las manos después de quitarse el EPP se reducen o eliminan completamente los beneficios de su uso. En la higiene de las manos se pueden utilizar productos a base de alcohol o agua corriente y jabón, aplicando la técnica correcta recomendada por la OMS.
Cuando las manos estén visiblemente manchadas hay que lavárselas con agua corriente y jabón. Debería haber productos a base de alcohol en todos los puntos de atención (a la entrada de las habitaciones y zonas de aislamiento y dentro de ellas); asimismo debería haber siempre agua corriente, jabón y toallas de un solo uso.
Otras medidas de seguridad Otras precauciones fundamentales son las relacionadas con la seguridad de las inyecciones y las flebotomías, en particular la gestión de los objetos cortopunzantes, la limpieza periódica y rigurosa del medio, la descontaminación de las superficies y el equipo, y el tratamiento de la ropa de cama sucia y de los desechos.
Además, hay que asegurar las condiciones de seguridad en el procesamiento de las muestras de laboratorio de los casos confirmados o sospechosos de EVE y la manipulación de los cadáveres o los restos humanos en las autopsias y la preparación de los entierros.
Todo el personal sanitario y demás profesionales que participen en estas tareas en casos confirmados o sospechosos de EVE deben utilizar EPP adecuados y cumplir las precauciones y procedimientos recomendados por la OMS.
Viajes a la ‘zona cero’
Durante los brotes, la OMS examina periódicamente la situación desde el punto de vista de la salud pública y recomienda restricciones a los viajes y al comercio cuando son necesarias; asimismo, puede informar a las autoridades nacionales para que las apliquen. La OMS está examinando sus recomendaciones con respecto a los viajes y espera dar a conocer sus consejos en los próximos días.
Aunque los viajeros deberían vigilar su salud y la de las personas que los rodean, el riesgo de infección para ellos es muy bajo, puesto que la transmisión de persona a persona se hace por contacto directo con los líquidos corporales o las secreciones de pacientes infectados.
Como ocurre con muchas otras enfermedades, siempre cabe la posibilidad de que una persona que haya estado expuesta al virus del Ebola decida viajar. Si no tiene síntomas, no puede transmitir la EVE a quienes le rodean. Si tiene síntomas, debe buscar inmediatamente atención médica en cuanto se sienta mal.
Para ello es posible que tenga que notificar a la tripulación del barco o avión, o que a la llegada a su destino busque atención médica inmediatamente.
Los viajeros que presenten síntomas iniciales de EVE deben ser aislados para evitar que prosiga la transmisión.
Aunque el riesgo para otros viajeros es muy bajo en esta situación, se recomienda efectuar un rastreo de los contactos.
El riesgo de que un viajero por motivos turísticos o de negocios se infecte con el virus del Ébola durante una visita a las zonas afectadas y presente la enfermedad a su vuelta es extremadamente bajo, aunque haya viajado a zonas donde se estén notificando casos primarios.
Mejor prevenir contactos
La transmisión requiere contacto directo con órganos, sangre, secreciones u otros líquidos corporales de personas o animales infectados, vivos o muertos, todo lo cual es muy improbable en el caso del viajero típico. En todo caso, se aconseja a los turistas que eviten esos contactos.
El riesgo es igualmente bajo en caso de que se vaya a visitar a familiares o amigos en las zonas afectadas, a no ser que haya contacto físico directo con una persona enferma o fallecida.
En tal caso hay que notificar a las autoridades de salud pública y proceder al rastreo de los contactos, que se utiliza para confirmar que no ha habido exposición a la EVE y evitar una ulterior propagación de la enfermedad mediante el seguimiento.
La OMS recomienda de forma específica que los viajeros deben evitar todo contacto con pacientes infectados. El personal de salud que viaje a las zonas afectadas debe acatar rigurosamente las orientaciones sobre el control de la infección recomendadas por la OMS.
Las personas que hayan estado en zonas con casos recientemente notificados deben conocer los síntomas de la infección y solicitar atención médica al primer signo de la enfermedad.
Se aconseja a los médicos clínicos que atiendan a viajeros que hayan regresado de zonas afectadas y que presenten síntomas compatibles que consideren la posibilidad de la enfermedad por el virus del Ébola.